
Reumatoidni arthritis (RA) je široko rasprostranjena bolest od koje ne oboljevaju samo odrasli već i deca. Procenjuje se da se u Srbiji broj odraslih osoba obolelih od nekog od hroničnih reumatskih artritisa kreće oko 70.000, a samo od reumatoidnog artritisa boluje čak 0,5% stanovništva, što predstavlja oko 35.000 obolelih od čega 2.000 čine deca. U svetu je dijagnostifikovano skoro 300.000 (1 od 1000 dece) dece sa nekim oblikom artritisa. Jul je mesec podizanja svesti o dečijem artritisu i posvećen je tome da svi postanu svesni da i deca dobijaju artritis! Iako je postignut veliki napredak u lečenju ove bolesti, ima još mnogo toga da se uradi da bi se došlo do uzroka ovog bolnog i iscrpljujućeg poremećaja. U tekstu koji je za vas napisala Dr Sci Sanja Peković, naučni savetnik, profesor po pozivu na Biološkom i Medicinskom fakultetu Univerziteta u Beogradu, saznaćete šta je juvenilni (dečiji) reumatoidni arthritis i kako nastaje, koji su tipovi ove bolesti, simptomi, posledice i faktori rizika, kako ga dijagnostifikovati, koje su prognoze i komplikacije, a koje trenutno dostupne terapije.
U ovom tekstu saznaćete:
Reumatoidni artritis ili RA je hronična autoimunska i inflamatorna bolest, što znači da vaš imunski sistem greškom napada zdrave ćelije u vašem telu, izazivajući upalu u zahvaćenim delovima tela. RA uglavnom napada zglobove, obično više zglobova odjednom. Obično pogađa male zglobove u: prstima na rukama i nogama, stopala, ali i velike zglobove (ramena, laktovi, kukovi, kolena i gležnjevi).
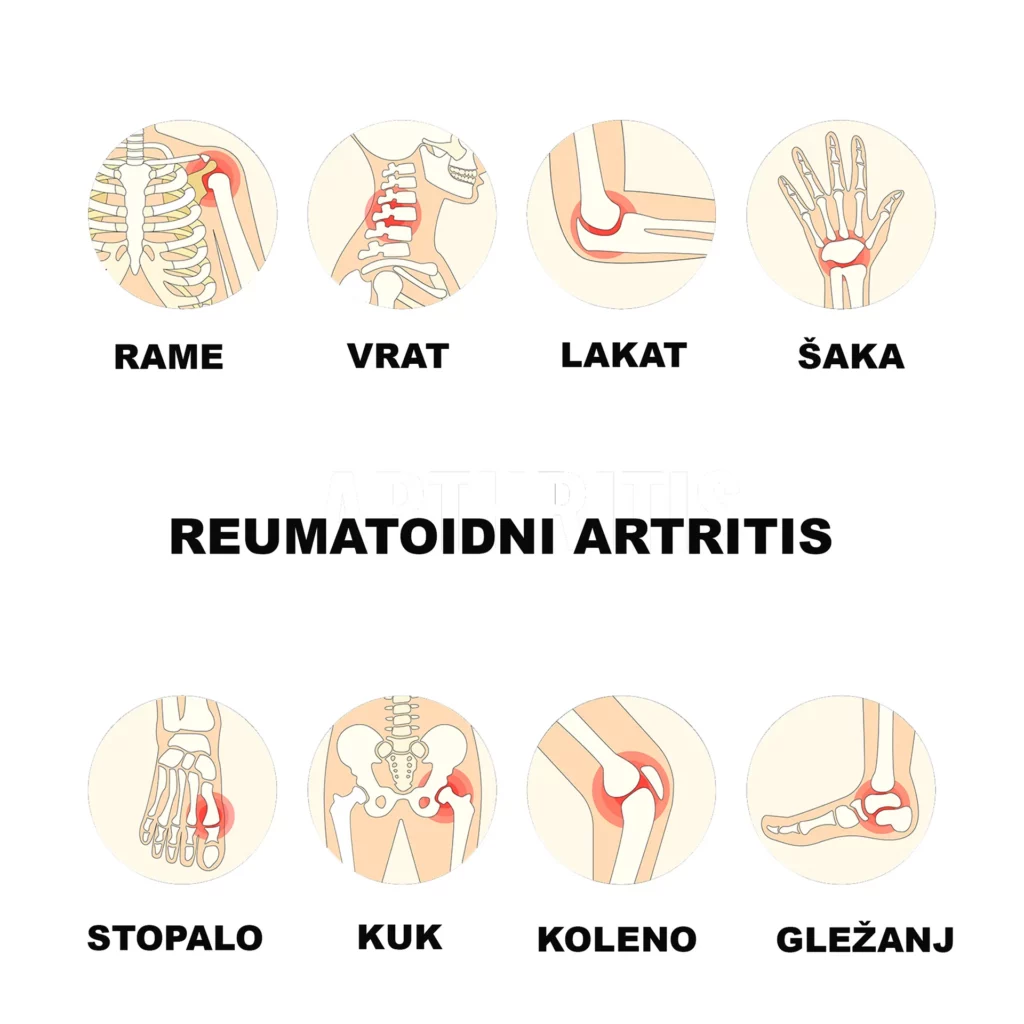
Spada u grupu tzv. sistemskih bolesti vezivnog tkiva. Za razliku od degenerativnog reumatizma kod koga oštećenja nastaju usled habanja (osteoarthritis), reumatoidni artritis je upalni proces koji utiče na membranu (sinoviju) koja oblaže unutrašnjost zglobova i obezebeđuje ishranu zglobne hrskavice i stvaranje zglobne tečnosti, izazivajući bolno oticanje koje na kraju može da dovede do erozije kostiju i deformiteta zglobova. Naime, u zglobu sa RA, usled upalnog procesa postupno se razara kolagen, uzrokujući oštećenje zglobnog tkiva, koje može da izazove dugotrajan ili hroničan bol, nestabilnost (nedostatak ravnoteže) i deformitet. RA takođe može da utiče na druga tkiva u celom telu i izazove probleme i u drugim organima uključujući kožu, oči, pluća, srce i krvne sudove. Detaljnije o tome šta je reumatoidni artritis i kako on nastaje, koji su znaci, simptomi, posledice i faktori rizika, kako ga dijagnostifikovati, sprečiti, kao i koje su trenutno dostupne terapije možete saznati na:
Artritis kod dece se naziva dečji artritis ili juvenilni artritis (reč juvenilni znači da pogađa u dečijem razdoblju, maloletno). Najčešći tip dečijeg artritisa je juvenilni idiopatski (termin idiopatski znači da je nepoznato kako i zašto bolest nastaje) artritis (JIA), takođe poznat kao juvenilni reumatoidni artritis (raniji naziv). Poznato je da artritis izaziva oticanje (zapaljenje) i ukočenost zglobova. Prema definiciji juvenilni idiopatski artritis (JIA) je artritis sa nepoznatim uzrokom koji pogađa jedan ili više zglobova u trajanju od najmanje 6 nedelja kod deteta starosti od 16 godina ili mlađe. Može se javiti u svim uzrastima, počevši od prve godine života, premda su zabeleženi i slučajevi kod dece koja su bila mlađa od godinu dana i nisu još bila prohodala. Javlja se kod oba pola, češće kod devojčica.
Kao i RA kod odraslih i JIA je autoimunska bolest. Normalno, naš imunski sistem pomaže u zaštiti našeg tela od infekcija i bolesti, međutim kod autoimunskih bolesti imunski sistem tela napada sopstvene zdrave ćelije i tkiva. Više o autoimunskim bolestima – uzrocima, simptomima, dijagnostici, lečenju, kao i o najčešćim autoimunskim bolestima i o autoimunskim bolestima u trudnoći možete da pročitate na:
Uzroci nastanka i razvoja JIA još uvek nisu dovoljno poznati, ali se smatra da, kao i kod odraslih, uključuju genetsku predispoziciju i spoljno okruženje. Odnosno, do ispoljavanja bolesti dolazi usled interakcija nekih spoljašnjih faktora sa genetskom predispozicijom. To znači da se bolest može pojaviti u porodicama, ali se može pokrenuti i izloženošću određenim spoljnim faktorima. JIA je povezana sa delom gena koji se zove HLA antigen DR4. Osoba sa ovim antigenom može da ima veću verovatnoću da dobije bolest. Pored toga, bakterijske i virusne infekcije mogu da budu jedan od uzročnika, a takođe je vrlo važan i stres.
Kod dečjeg reumatoidnog artritisa imunski sistem napada zdravo tkivo u zglobovima i može da izazove trajno fizičko oštećenje zglobova. Ovo oštećenje može da oteža detetu da radi svakodnevne stvari kao što je hodanje ili oblačenje i može da dovede do invaliditeta, što sve zajedno ima značajan uticaj na psiho-socijalni razvoj dece. Pored toga, kako bolest može da utiče na razvoj kostiju kod deteta koje raste, time može da ostavi trajne posledice na funkcionalnu i radnu sposobnost u odraslom dobu, što je pokazano čak kod više od polovine obolelih. Na sreću, za razliku od reumatoidnog artritisa kod odraslih, koji je hroničan i traje ceo život, deca često prerastu JIA.
Iako se dugo verovalo, a i danas mnogi tako misle da deca ne mogu da obole od reumatoidnog artritisa, dečiji (juvenilni) reumatoidni arthritis jedna je od najčešćih dugotrajnih reumatskih zapaljenskih bolesti u detinjstvu, ali i jedan od najznačajnijih hroničnih problema kod dece. Kao što smo na početku naveli, u svetu je dijagnostifikovano skoro 300.000 dece sa nekim oblikom artritisa, odnosno 1 od 1000 dece širom sveta je pogođeno nekim oblikom juvenilnog artritisa. Statistički podaci o učestalosti ove bolesti variraju od zemlje do zemlje i zavise od rasne i etničke pripadnosti. Globalno je pokazano da učestalost varira od 1.6 do 23 slučajeva na 100,000 dece. Najveća učestalost je pokazana kod pripadnika bele rase u Severnoj Americi i Evropi (4 do 16 na 10,000 dece, a ukupna prevalence – ukupan broj obolelih je 32.6 na 100,000). Nažalost, najnovija istraživanja pokazala su da postoji značajan porast oboljevanja.
Imajući u vidu da JIA nije samostalna bolest već heterogena grupa inflamatornih oboljenja u kojoj se može razlikovati više različitih oblika oboljevanja, sa različitom distribucijom među polovima, genetskom predispozicijom, kliničkim manifestacijama, tokom i prognozom bolesti. Prema važećoj klasifikaciji koja je modifikovana 2011. godine od strane Internacionalne lige udruženja za reumatologiju (engl. International League of Associations for Rheumatology, ILAR) postoji sedam tipova juvenilnog idiopatskog artritisa, koji se razlikuju po znacima i simptomima, broju zahvaćenih zglobova, rezultatima laboratorijskih testova i porodičnoj anamnezi:
Ovaj tip JIA ima potencijalno ozbiljne komplikacije zbog nemogućnosti postavljanja pravovremene dijagnoze pošto deca ne mogu da opišu svoje poteškoće. Kod dece obolele od ovog tipa JIA su česti bolovi u zglobovima ili jutarnja ukočenost, a pored toga se viđa: iskrivljenost, umor, odbijanje da hodaju, trče, ujutru teže ustaje, ali nakon razgibavanja – poteškoće se smiruju. Pojedinci sa oligoartritisom mogu imati vanzglobne komplikacije kao što je povećan rizik od razvoja upale oka, irisa (uveitis).

Kod ovog tipa, dete može da razvije psorijazu pre artritisa, dok drugi prvo razvijaju artritis. Druge karakteristike psorijaznog artritisa uključuju:
Učestalost pojedinih oblika JIA:
Simptomi JIA se mogu javiti tokom perioda prolaznog pogoršanja simptoma bolesti, ili mogu biti trajni (hronični). Takođe, oni se mogu pojačavati tokom nekih faza bolesti, ili se smanjivati, odnosno može doći do poboljšanja (remisija). Njegovi znaci i simptomi su rezultat prekomerne upale u i oko zglobova. Upala se javlja kada imunski sistem šalje signalne molekule i bela krvna zrnca na mesto povrede ili bolesti kako bi se borio protiv mikrobnih osvajača i olakšao popravak tkiva. Normalno, telo zaustavlja inflamatorni odgovor nakon završetka zarastanja kako bi sprečilo oštećenje sopstvenih ćelija i tkiva. Kod osoba sa juvenilnim idiopatskim artritisom, inflamatorni odgovor je produžen, posebno tokom pokreta zglobova. Razlozi za ovaj prekomerni inflamatorni odgovor su nejasni.
Simptomi JIA kod svakog deteta mogu da budu različiti.
Znaci i simptomi JIA koji pogađaju zglobove mogu da uključuju:
Postoje opšti simptomi tokom bolesti, koji ne uključuju zglobove. na primer:
Pored ovih problema, mogu se javiti i neki dodatni simptomi, kao što su:
U nekim oblicima JIA je uobičajeno da se dođe do problema sa očima i vidom. Javljaju se zamagljen vid ili suve, peckave oči, bol, upala (zahvaćena je rožnjača i konjuktiva oka), crvenilo, svrab, osetljivost na svetlost i problemi sa pravilnim vidom. Česta su zapaljenja oka, kao što je uveitis (zapaljenje šarenice, irisa), rožnjače (keratitis), zapaljenje prednjeg segmenta oka, a samim tim irisa (iridociklitis) i naborano telo oka. U težim slučajevima može postojati rizik od oštećenja očiju, pa čak i slepila.
Upala može da ošteti srčani mišić i okolna područja. Može da se javi perikarditis i/ili miokarditis, odnosno zapaljenje srčanog mišića. Zapaljenje krvnih sudova (vaskulitis) je posebno opasno jer može da dovede do oštećenja drugih organa (pluća, nerava, kože).
Problemi sa plućima
Upala i ožiljci koji se javljaju kao posledica JIA mogu dovesti do kratkog daha i bolesti pluća.
Problemi vezani za probavni sistem
Moguće je nespecifično zapaljenje creva, ali i povećanje jetre.
U nekim slučajevima zapaža se povećanje limfnih čvorova, koje može da zahvati celo telo kao generalizovana limfadenopatija. Takođe, kod nekih tipova JIA zapaženo je povećanje slezine.
U slučaju sistemskog JIA, promene se dešavaju na koži u trupu i gornjim udovima. Psorijazni oblik JIA karakteriše pojava crvenih mrlja na koži sa stvaranjem belih ljuspica koje se ljušte. JIA se takođe odlikuje stvaranjem reumatoidnih čvorova (male kvržice ispod kože preko koštanih područja), koji su spolja jasno vidljivi.
Znaci i simptomi JIA mogu da variraju po težini. Periodi povećane aktivnosti bolesti, koji se nazivaju relapsi, smenjuju se sa periodima relativne remisije – kada se otok i bol smanjuju ili nestaju. Vremenom, JIA može da izazove deformaciju zglobova i njihovo pomeranje sa svog mesta.
Faktori koje povećavaju rizik od JIA
• Starost. Kao što je prethodno navedeno JIA se može javiti u svim uzrastima, počevši od prve godine života. Najveća učestalost je kod dece uzrasta od 1 do 3 godina. Međutim, ova starosna granica početka JIA zavisi od tipa JIA. Tako, kod devojčica sa oligoartikularnim JIA i psorijaznim artritisom najveća učestalost je u uzrastu između 1 do 3 godina. Sa druge strane pokazano je da poliartkularni RF-negativni JIA ima dve glavne tačke nastanka: prvi pik je kod dece uzrasta 1-4 godina, slično kao i kod oligoartikularnog oblika JIA. Drugi pik je kod dece u pubertetu (uglavnom u dobi od 6-12 godina). Uobičajena starost dece koja su obolela od JIA sa entezitisom je 10-12 godina.
• Pol. Devojčice 2 do 3 puta češće oboljevaju od JIA. U zavisnosti od tipa JIA taj odnos može biti i veći pa tako devojčice sa oligoartikularnim tipom JIA su brojnije od dečaka (odnos je 3:1). Kod dece sa uveitisom, odnos između devojčica i dečaka je čak 5-6,6:1, a kod dece sa poliartikularnim JIA, odnos između devojčica i dečaka je 2,8:1. Sa druge strane, dečaci sa entezitisom koji je povezanim sa artritisom su brojniji u odnosu na devojčice. Međutim, kod sistemskih promena koje mogu da budu izazvane JIA nema upadljivih razlika jer su one podjednako učestale kod dečaka i devojčica.
• Genetika. Deca rođena sa specifičnim genima imaju veću verovatnoću da razviju RA. Istraživači su identifikovali promene u nekoliko gena koje mogu da utiču na rizik od razvoja JIA. Neki od ovih gena pripadaju porodici gena koji daju uputstva za pravljenje grupe srodnih proteina zvanih kompleks humanog leukocitnog antigena (HLA). HLA kompleks pomaže imunološkom sistemu da razlikuje sopstvene proteine u telu od proteina koje su napravili strani napadači (kao što su virusi i bakterije). Svaki HLA gen ima mnogo različitih normalnih varijacija, omogućavajući imunološkom sistemu svake osobe da reaguje na širok spektar stranih proteina. Izgleda da određene normalne varijacije nekoliko HLA gena utiču na rizik od JIA i na specifičan tip stanja koje osoba može imati. Normalne varijacije u nekoliko drugih gena takođe su povezane sa JIA. Smatra se da mnogi od ovih gena igraju ulogu u funkcionisanju imunskog sistema. Dodatni nepoznati genetski uticaji i faktori životne sredine, kao što su infekcija i drugi problemi koji utiču na zdravlje imuniteta, takođe verovatno utiču na šanse osobe da razvije ovaj složeni poremećaj. Rizik od JIA može biti najveći kada su deca sa ovim genima izloženi faktorima okoline kao što je pogrešna ishrana ili gojaznost.

• Porodična istorija. Većina slučajeva JIA je sporadična, što znači da se javljaju kod osoba koje nemaju istoriju ove bolesti u svojoj porodici. Mali procenat slučajeva JIA se javlja u porodicama, iako je obrazac nasleđivanja stanja nejasan. Brat ili sestra obolele osobe sa JIA imaju povećan rizik od razvoja JIA, koji je oko 12 puta veći od opšte populacije.
• Infekcija – virus, bakterije, izbijanje bolesti nakon infekcije
• Stres i dugotrajno mentalno preopterećenje
• Povreda
• Gojaznost. Gojaznost može da poveća rizik od razvoja JIA. Studije koje su ispitivale ulogu gojaznosti otkrile su da što je osoba bila teža, to je veći bio rizik od razvoja bolesti.
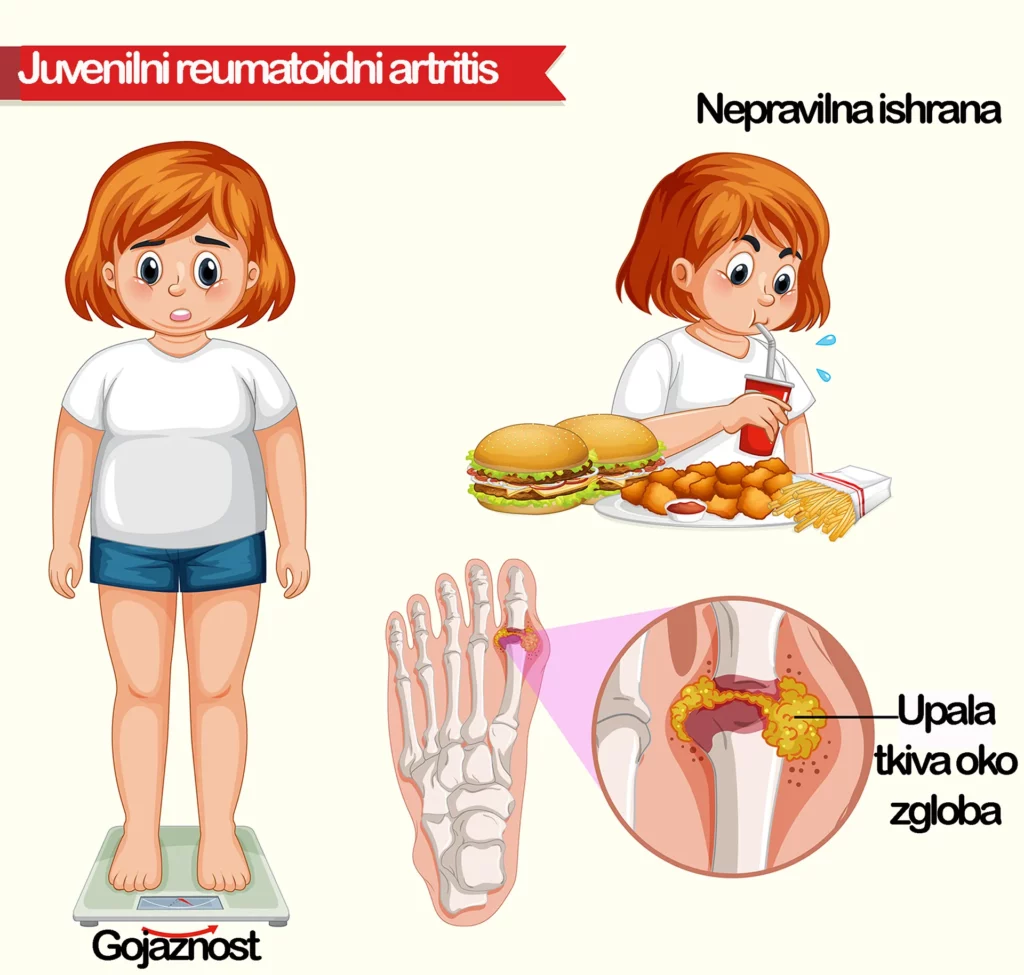
• Nepravilna ishrana. Pokazano je da određena hrana, a koju deca posebno vole, kao što su “brza hrana” (pizza, hamburger, hot dog), gazirana pića i slatkiši, pogoršavaju simptome bolesti.
• Droge i neki od lekova
• Prenatalno okruženje. Brojna istraživanja su postavila hipotezu da prenatalno okruženje utiče na rizik od razvoja JIA kod fetusa kasnije u životu. Na primer, jedna studija je otkrila da deca čije su majke pušile tokom trudnoće imaju dvostruko veći rizik od razvoja JIA, mada u nekim drugim studijama to nije potvrđeno.
• Poremećaj regulacije autonomnog nervnog sistema
• Bolest i upala desni su još jedan potencijalni faktor rizika. Prema studiji iz 2015. godine, postoji visoka učestalost parodontitisa kod osoba sa reumatoidnim artritisom. Uzrok tome može biti povećanje broja bakterija Prevotella i Selomonas. Ove bakterije u ustima proizvode enzime koji stvaraju citrulinirane peptide, koji mogu izazvati autoimuni odgovor. Dobra zubna higijena i redovne posete stomatologu mogu smanjiti rizik od razvoja bolesti desni koje mogu povećati rizik od RA.
• Mikrobiom creva prema najnovijim istraživanjima iz 2022.godine komunicira sa imunološkim sistemom, a neke od njegovih bakterija mogu da izazovu autoimuni odgovor, povećavajući rizik. Brojne studije su istakle kritičnu ulogu crevne mikrobiote u patogenezi raznih vrsta autoimunskih bolesti, kroz mehanizme koji uglavnom uključuju proizvodnju proinflamatornih metabolita, oštećenje mukozne barijere creva i molekularnu mimikriju autoantigena.
Dijagnostikovanje JIA može biti teško jer ne postoji jedinstveni test koji bi potvrdio bolest. Pored toga, mala deca, za razliku od starije, ne znaju da kažu šta ih muči. Pedijatar bi trebalo da bude prvi lekar kome roditelji treba da se obrate da bi se otkrilo šta uzrokuje simptome. Lekar vašeg deteta će uzeti anamnezu i obaviti fizički pregled. Verovatno je da će roditelji biti upućeni reumatologu (lekaru sa specijalizovanom obukom za lečenje artritisa). Postavljanje dijanoze JIA se zasniva na simptomima upale koji su se javili tokom 6 nedelja ili više. U postavljanju ispravne dijagnoze JIA pomažu anamneza (medicinska istorija), pregled simptoma, fizički pregled, rendgenski snimci i laboratorijski testovi.
Medicinska istorija.
Lekar će postavljati pitanja o zdravstvenoj istoriji deteta, kada su simptomi počeli, koliko dugo su trajali i o bilo kojoj nedavnoj bolesti. Ovo pomaže da se isključe drugi uzroci poput traume ili infekcije. Takođe će pitati o porodičnoj istoriji bolesti.
Fizički pregled
Tokom fizičkog pregleda, lekar će ispitati osetljivost zglobova i proveriti da li zglobovi imaju otok, crvenilo i toplotu, bolno ili ograničeno kretanje, izbočine ispod kože, a takođe može proveriti reflekse i snagu mišića vašeg deteta. Pored lekarskog (fizičkog) pregleda takođe se mogu uraditi i testovi krvi i urina, radiografska snimanja i dodatni testovi na zahtev lekara.
Testovi krvi
Na sajtu Beo-lab laboratorija možete saznati sve što je potrebno da znate o tome zašto nam je važna analiza krvi, koja je priprema potrebna za biohemijsku analizu krvi i hematološke analize krvi, kako se obavlja vađenje krvi i analiza uzorka krvi, šta obuhvata analiza kompletne krvne slike (KKS), definicija referentnih vrednosti krvi, krvne slike i ostalih biohemijskih parametara i kako se tumače rezultati krvne slike i biohemije.
Testovi krvi obuhvataju:
Kompletnu krvnu sliku
Markere inflamacije: sedimentacija eritrocita, hematokrit i C-reaktivni protein
Drugi uobičajeni testovi krvi traže antitela na:


Analize za procenu bubrežnih funkcija sa nivoom serumskog kreatinina
Testovi urina
Ovim testom se traže krv ili proteini u urinu, što može da znači da bubrezi ne rade normalno. Postoje različiti testovi urina koji pružaju korisne informacije za dijagnoze različitih vrsta oboljenja bubrega, a više o ovim testovima možete pročitati na https://www.beo-lab.rs/bolesti-bubrega-simptomi-uzroci-dijagnostika-i-terapija/ .
Analize za procenu funkcije jetre
Ključni enzimi koje proizvodi jetra su: ALT (alanin transaminaza), AST (aspartat aminotransferaza), ALP (alkalna fosfataza) i gama-glutamil tansferaza (GGT) i oni se koriste za određivanje funkcionalnog stanja jetre.
Više o ovim enzimima možete pročitati na:
Dodatne analize
Na zahtev vašeg lekara mogu da se urade dodatne analze krvi na:
Ostali testovi:
• Aspiracija zgloba (artrocenteza). Mali uzorak sinovijalne tečnosti se uzima iz zgloba. Testira se da li su prisutni kristali, bakterije ili virusi.
• Potpuni očni pregled od strane oftalmologa.
Ultrazvučni i radiografski pregled zglobova
Radiografska snimanja mogu da pokažu koliko su oštećene kosti, pa stoga vaše dete može biti podvrgnuto radiografskim snimanjima koja mogu da pokažu koliko su oštećene kosti. Takođe, vaš lekar može preporučiti rendgenske snimke kako bi se pratilo napredovanje JIA u zglobovima vašeg deteta tokom vremena. MRI i ultrazvučni testovi mogu pomoći vašem lekaru da proceni težinu bolesti.
Radiografski testovi:
Ovi testovi mogu da uključuju:
• Rendgenske snimke. Rendgensko snimanje je brza i bezbolana, neinvazivna dijagnostička metoda pri kojoj se uz pomoć rendgenskih (x-zraka) vizualizuju koštane strukture.
• Kompjuterizovana tomografija (engl. computed tomography, CT). CT skeniranje je radiološka metod snimanja koja pored rendgen zračenja (koristi seriju rendgenskih zraka), primenjuje i tomografiju, metodu koja se zasniva na matematičkoj proceduri obrade snimaka ili tomografskoj rekonstrukciji snimaka uz primenu savremenih računara i programskih paketa u njima, što omogućava da se naprave detaljne slike kostiju, mišića, masnog tkiva i organa. CT skeniranje je detaljnije od običnih rendgenskih snimaka.
• Magnetna rezonantna tomografija (MRT) (engl. Magnetic Resonance Imaging – MRI), je radiološka metoda koja se zasniva na primeni jakog magnetnog polja i savremene računarske tehnike za obradu slike u cilju sagledavanja unutrašnjih struktura i funkcionisanja tela što omogućava da se naprave detaljne slike organa u telu.
• Ehokardiografija, ultrasonografija ili ultrazvuk srca je dijagnostička metoda koja koristeći ultrazvučne talas frekvencije iznad čujnosti ljudskog uha, čime se omogućava vizuelizacije srčane struktura, i patološke promene na njima.
• Nuklearno-magnetno-rezonantna spektroskopija (NMR) koristi malu količinu zračenja da istakne kosti u skeneru. Ova metoda koristi se za dobijanje visokokvalitetnih slika preseka unutrašnjosti tela.
Iako ne postoji lek za JIA, neka deca sa artritisom postižu trajnu remisiju, što znači da bolest više nije aktivna. Naime, sa ranom dijagnozom i agresivnim lečenjem, remisija (mala aktivnost bolesti ili simptomi bolesti) je moguća.
Ciljevi lečenja JIA su da se:
Glavni cilj lečenja je da se prvenstveno smanji bol i ukočenost i pomogne vašem detetu da vodi što normalniji način života. Lečenje će zavisiti od simptoma vašeg deteta, tipa JIA, starosti i opšteg zdravlja. Takođe će zavisiti i od toga koliko je ozbiljno stanje.
Lečenje može uključivati lekove kao što su:
Vaš lekar može da ih prepiše samostalno ili u kombinaciji sa konvencionalnim LMTB kao što je metotreksat. Ova vrsta leka takođe povećava rizik od infekcija. Koriste se ako drugi tretmani ne rade.
Razgovarajte sa lekarima vašeg deteta o rizicima, prednostima i mogućim neželjenim efektima svih lekova.
Hirurgija
Većini dece sa JIA nikada neće biti potrebna operacija, ali zamena zglobova može pomoći deci sa teškim bolom ili oštećenjem zglobova. Mnoge procedure se mogu izvoditi ambulantno.
Ostali tretmani i promene načina života uključuju:
Terapiju
Fizioterapeut ili radni terapeut može naučiti vaše dete vežbama koje pomažu da njegovi zglobovi budu fleksibilni. Fizioterapeut takođe može da pomogne u ublažavanju bolova korišćenjem transkutane električne stimulacije nerava (TENS).
Neki od terapeutskih pristupa uključuju:
Komplementarne terapije za JIA uključuju:
Prognoza JIA značajno se poboljšala u proteklih deset godina, ali još uvek zavisi od težine i kliničkog oblika JIA (lošija je kod onih kojima je bolest zahvatila više zglobova i kod kojih se nađe reumatoidni faktor), kao i od ranog i odgovarajućeg lečenja. Simptomi JIA potpuno nestaju pod uticajem lekova kod oko 75% dece. Takođe je pokazano da ukupno oko 40% dece neće trebati lekove i neće imati simptome (biće u remisiji) 8-10 godina nakon nastupanja bolesti.
Najveći procenat remisije zabeležen je kod oba tipa oligoartikularnog JIA (perzistentnom i sistemskom obliku). U toku su istraživanja koja za cilj imaju razvoj novih lekova i metoda lečenja koji bi bili dostupni svoj deci.
Sistemski oblik JIA ima varijabilnu prognozu. Otprilike polovina bolesnika ima znakove artritisa i bolest je uglavnom obeležena povremenim pogoršanjima. Krajnja prognoza većinom je dobra, budući da bolest često spontano ulazi u remisiju. Kod druge polovine bolesnika, bolest je obeležena trajnim artritisom, dok se sistemski simptomi smiruju tokom vremena. Kod ove grupe bolesnika mogu da se razviju teška oštećenja zgloba. Na kraju, kod malog broja bolesnika iz ove grupe, sistemski simptomi prisutni su zajedno sa simptomima na zglobovima tako da ova grupa bolesnika ima najgoru prognozu, a mogu da razviju i amiloidozu, tešku komplikaciju koja nastaje usled nakupljanja i taloženja supstance po imenu amiloid u organizmu, u ćelijama i oko njih, što prouzrokuje promenu i narušavanje funkcionisanja organa i organskih sistema. Ovaj poremećaj zahteva lečenje imunosupresivnim lekovima. Napredak ciljane terapije biološkim lekovima, kao što je anti-IL-6 (tocilizumab) i anti-IL-1 (anakinra i canakinumab), verovatno će značajno poboljšati dugoročnu prognozu kod ovog tipa JIA.
RF pozitivni poliratikularni JIA češće ima progresivni tok bolesti na zglobovima, što može da dovede do teškog oštećenja zglobova. Ovaj oblik je dečji dvojnik reuma faktor (RF) pozitivnog reumatoidnog artritisa koji se javlja kod odraslih.
RF negativni poliartikularni JIA je veoma kompleksan, kako u kliničkim obeležjima, tako i u prognozi. Ipak, sveukupna prognoza mnogo je bolja nego za RF pozitivni poliartikularni JIA – samo oko jedne četvrtine bolesnika razvije oštećenje zgloba.
Oligoartikularni JIA često ima dobro prognozu kada bolest ostane ograničena na nekoliko zglobova (tv. perzistirajući oligoartritis). Bolesnici kod kojih se bolest proširi na više zglobova (prošireni oligoartritis) imaju sličnu prognozu kao i bolesnici s poliartikularnim RF negativnim oblikom JIA.
Mnogi bolesnici sa psorijaznim JIA imaju tok bolesti sličan oligoartikularnom JIA, dok drugi imaju bolest sličnu odraslim bolesnicima sa psorijaznim artritisom.
Juvenilni idiopatski artritis povezan sa entezopatijom takođe ima varijabilnu prognozu. Kod nekih bolesnika bolest prelazi u remisiju, dok kod drugih napreduje i može da zahvati sakroilijakalne zglobove.
Sam tok bolesti karakterišu varijabilnost i individualne karakteristike. Nije moguće tvrditi da će svako dete imati isti tok bolesti i sa istom stopom napredovanja ili težine bolesti. Kod neke dece može biti zahvaćen samo jedan zglob, ali i nekoliko zglobova tela; mogu biti zahvaćeni ili mali zglobovi šake i stopala ili veliki zglobovi poput gležnja, kolena, kuka, na jednoj ili na obe strane. Slično je i sa stepenom rizika od komplikacija.
Mogu se uočiti dve faze bolesti:
Skoro polovina sve dece sa JIA se potpuno oporavi. Drugi mogu imati simptome godinama. Neki će imati osip i temperature, ili mogu imati artritis koji se pogoršava. Problemi mogu da uključuju spor rast i stanjivanje kostiju (osteoporoza). U retkim slučajevima može doći do problema sa bubrezima, srcem ili endokrinim sistemom.
Ukoliko zapaljenje izazvano JIA prođe nekontrolisano, pored oštećenja zgloba (hrskavice) može doći i do oštećenja same kosti, JIA može izazvati komplikacije koje utiču na celo telo:
• Oči. Suvoća, bol, crvenilo, osetljivost na svetlost i problemi sa pravilnim vidom uzrokovani uveitisom (hronična upala oka). Češće sa oligoartritisom.
• Kosti. Hronična upala i upotreba kortikosteroida mogu izazvati kašnjenje u rastu kod neke dece sa JIA. Kosti mogu postati tanje i lakše se lomiti (osteoporoza).
• Usta/vilica. Poteškoće sa žvakanjem, pranjem zuba ili čišćenjem koncem. Više od polovine dece sa JIA ima zahvaćenost vilice.
• Vrat. Upala vratne kičme može izazvati bol u vratu ili ukočenost. Otečene vratne žlezde takođe mogu signalizirati infekciju za decu sa sistemskim JIA (SJIA) ili koja uzimaju lekove za suzbijanje imunskog sistema.
• Gležnjevi/stopala. Bol u stopalu i poteškoće pri hodanju. Češći kod poliartritisa i artritisa povezanog sa entezitisom.
• Koža. Simptomi mogu da variraju od slabog osipa boje lososa (SJIA) do crvenog, ljuskavog osipa (psorijazni JIA).
• Pluća. Upala i ožiljci koji mogu dovesti do kratkog daha i bolesti pluća. Može se javiti u SJIA.
• Srce. Upala može izazvati oštećenje srčanog mišića. Može se javiti u SJIA.
• Digestivni trakt. Bol u stomaku i dijareja. Češće kod dece sa artritisom kičme ili ankilozirajućim spondilitisom.
• Reproduktivni organi. Kasni početak puberteta. Određeni lekovi kao što je ciklofosfamid mogu kasnije dovesti do problema sa plodnošću.
• Gubitak ili dobijanje na težini. Nastaje zbog promena u apetitu, zahvaćenosti vilice ili poteškoćama u vežbanju. Prekomerna težina stavlja dodatni stres na zglobove.
Kontrolisanje upale i upravljanje bolešću može da pomogne da se spreče oštećenja i komplikacije od ovih uticaja JIA na zdravlje dece.
Ishrana
Nijedna dijeta ne može da izleči JIA vašeg deteta, ali dodavanje i izbegavanje određene hrane može pomoći u kontroli zapaljenskih procesa. Imajući u vidu da je JIA hronično stanje koje je praćeno upalom i bolom u zglobovima, višak kilograma samo dodatno pogoršava stanje pošto povećava pritisak na bolne zglobove. Stručnjaci stoga naglašavaju da je izbor hrane vrlo važan i da pravilna ishrana pomaže da održavamo zdravu težinu i sprečimo upalna stanja. Samim tim, izmenjeni režim ishrane kod osoba obolelih od JIA za rezultat bi imao ne samo gubitak kilograma, već i smanjenje bolova i otoka na zglobovima.
Iako ne postoji „čudotvorna dijeta“ koja može izlečiti juvenilni artritis, postoje dokazi da anti-inflamatorna dijeta može pomoći. To znači da unosite određenu hranu i izbegavate drugu da biste upravljali upalom, osnovnim uzrokom bolova u artritisu. Iako je važno napomenuti da se većina studija o ishrani kod obolelih od reumatoidnog artritisa fokusira na odrasle (više o ishrani i suplementaciji odraslih osoba sa RA možete saznati na https://www.beo-lab.rs/reumatoidni-artritis-simptomi-uzroci-dijagnostika-i-terapija/ ), stručnjaci veruju da je antiinflamatorna dijeta dobra ideja i za decu i tinejdžere.
Evo kratkog pregleda kako da nađete način ishrane koji je pogodan za JIA.
Iako ne postoji posebna JIA dijeta, studije pokazuju da neke namirnice pomažu u suzbijanju upale. To uključuje namirnice koje se nalaze u mediteranskoj ishrani. Rezultati istraživanja iz 2021. godine pokazuju da je mediteranski način ishrane, sa dosta voća i povrća, integralnih žitarica i zdravih masti (visoke doze omega-3 masnih kiselina koje se nalaze u ribljem ulju i ekstra devičanskom maslinovom ulju), suplementacija vitaminom D i isključivanje soli dobar izbor za osobe koje imaju problema sa inflamacijom. Sa druge strane, deca sa JIA treba da izbegavaju ili smanje hranu koja može izazvati upalu, kao što su namirnice sa visokim sadržajem masti, šećera i prerađene hrane.
Šta deca i tinejdžeri sa JIA treba da jedu
Telu je potrebno obezbediti hranljive materije koje su mu neophodne da se iznutra bori protiv upale. Studije pokazuju da ishrana bogata ovim namirnicama može da pomogne u smanjenju upale:

Po pravilu, šareno voće i povrće treba da zauzme najviše mesta na vašem tanjiru. Voće i povrće bogato je antioksidansima, koji pomažu u neutralisanju slobodni radikala, koji mogu da izazovu upalu i oštete ćelije. Više o tome kako se antioksidansi bore protiv slobodnih radikala, koji su prirodni antioksidansi, kao i u kojim namirnicama se nalaze možete saznati na:
Voće i povrće je prepuno vitamina i mineral koji su potrebni telu za normalno funkcionisanje, a sadrže i dosta polifenola, koji svi zajedno mogu da pomogn u smanjenju C-reaktivnog proteina (CRP), koji se smatra markerom upale. Treba jesti razno voće i povrće kako bi organizam dobio što više hranljivih sastojaka (dnevno oko 330 do 400 g voća, i nešto više povrća), ali se mora voditi računa o sadržaju šećera. Ove namirnice imaju zaštitna jedinjenja poput antioksidanata i polifenola koji pomažu u zaštiti od upale.
Začinsko bilje sa antiupalanim svojstvima:
Začini su nedavno dobili veliku pažnju i to sa dobrim razlogom.
Šta treba izbegavati

Studije pokazuju da hrana bogata zasićenim mastima i šećerom i malo vlakana izaziva upalu.
To uključuje visoko obrađenu ili „brzu“ hranu, kao što su:
Iako je većina studija u kojima je ispitivan uticaj ishrane na razvoj RA rađena na odraslim pacijentima, rezultati ovih istraživanja bi mogla da se primene u korekciji ishrane kod dece i tinejdžera. Prema ovim istraživanjima iz ishrane trebalo bi da redukujete ili potpuno isključite:
Ukoliko niste sigurni da je nešto dobro ili loše za jelo, pogledajte listu sastojaka. Držite se dalje od bilo čega napravljenog sa:
Sve ovo ne znači da je povremeno konzumiranje gaziranih pića ili kolača potpuno zabranjeno. Generalno, ipak pokušajte da ne jedete ovu vrstu hrane više od jednom nedeljno!
Suplementacija
Upotreba suplemenata se retko proučava kod dece. Ipak, neki suplementi koje odrasli uzimaju mogu pomoći i deci. To uključuje kurkumin, supstancu koja se nalazi u kurkumi, i dodatke omega-3 ribljeg ulja, koji mogu pomoći kod bolova u zglobovima i ukočenosti. Uzimanje kalcijuma i vitamina D može pomoći u izgradnji jakih kostiju. Uvek razgovarajte o suplementima i vitaminima sa detetovim lekarom. Neki mogu izazvati neželjene efekte i biti u interakciji sa drugim lekovima.
Međutim, pre nego što uzmete bilo koji dodatak ishrani razgovarajte sa lekarom da biste razgovarali o neželjenim efektima i kako to može da utiče na druge lekove koje uzimate.



Kao što smo prethodno naveli u tekstu laboratorijske analize krvi koje su značajne u dijagnostici RA su: reumatoidni faktor (RF), anti-CCP, brzina sedimentacije eritrocita (SE), C-reaktivni protein (CRP). Pored navedenih testova krvi u svim Beo-lab laboratorijama možete uraditi ciljane panele analiza krvi:
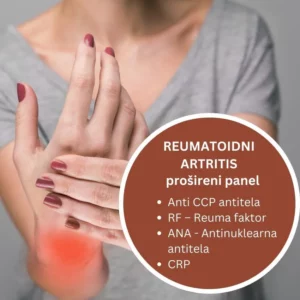

Navedene analize možete poručiti i online putem E-laboratorije čime skraćujete vreme zadržavanja u laboratoriji prilikom dolaska na uzorkovanje.
Za dodatne informacije vezane za navedene testove budite slobodni da nas pozovete na broj telefona +381113622888 ili da nam pišete na mail: office@beo-lab.rs
Povezani tekstovi:
Literatura
https://www.chcw.org/july-is-juvenile-arthritis-awareness-month/
https://www.cdc.gov/arthritis/basics/rheumatoid-arthritis.html
https://www.arthritis.org/diseases/rheumatoid-arthritis
https://www.arthritis.org/diseases/juvenile-idiopathic-arthritis
https://my.clevelandclinic.org/health/diseases/4924-rheumatoid-arthritis
https://www.webmd.com/rheumatoid-arthritis/default.htm
https://nras.org.uk/resource/the-genetics-of-rheumatoid-arthritis/
https://www.arthritis.org/diseases/systemic-juvenile-idiopathic-arthritis
https://medlineplus.gov/genetics/condition/juvenile-idiopathic-arthritis / (MedlinePlus [Internet]. Bethesda (MD): National Library of Medicine (US); [updated Jun 24; cited 2020 Jul 1]. Available from: https://medlineplus.gov/.)
https://www.cdc.gov/arthritis/basics/childhood.htm
https://www.arthritis.org/ja-kids-teens/kids-teen/how-to-eat-an-anti-inflammatory-diet-for-juvenile
Zhao T, Wei Y, Zhu Y, Xie Z, Hai Q, Li Z, Qin D. Gut microbiota and rheumatoid arthritis: From pathogenesis to novel therapeutic opportunities. Front Immunol. 2022 Sep 8;13:1007165. doi: 10.3389/fimmu.2022.1007165. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9499173/
Costello R, McDonagh J, Hyrich KL, Humphreys JH. Incidence and prevalence of juvenile idiopathic arthritis in the United Kingdom, 2000-2018: results from the Clinical Practice Research Datalink. Rheumatology (Oxford). 2022 May 30;61(6):2548-2554. doi: 10.1093/rheumatology/keab714. PMID: 34586398; PMCID: PMC9157126.
Palman J, Shoop-Worrall S, Hyrich K, McDonagh JE. Update on the epidemiology, risk factors and disease outcomes of Juvenile idiopathic arthritis. Best Pract Res Clin Rheumatol. 2018 Apr;32(2):206-222. doi: 10.1016/j.berh.2018.10.004. Epub 2018 Nov 19. Citation on PubMed
Hersh AO, Prahalad S. Genetics of Juvenile Idiopathic Arthritis. Rheum Dis Clin North Am. 2017 Aug;43(3):435-448. doi: 10.1016/j.rdc.2017.04.007. Citation on PubMed
Cobb JE, Hinks A, Thomson W. The genetics of juvenile idiopathic arthritis: current understanding and future prospects. Rheumatology (Oxford). 2014 Apr;53(4):592-9. doi: 10.1093/rheumatology/ket314. Epub 2013 Sep 18. Citation on PubMed
Eisenstein EM, Berkun Y. Diagnosis and classification of juvenile idiopathic arthritis. J Autoimmun. 2014 Feb-Mar;48-49:31-3. doi: 10.1016/j.jaut.2014.01.009. Epub 2014 Jan 21. Citation on PubMed
Ellis JA, Munro JE, Ponsonby AL. Possible environmental determinants of juvenile idiopathic arthritis. Rheumatology (Oxford). 2010 Mar;49(3):411-25. doi: 10.1093/rheumatology/kep383. Epub 2009 Dec 4. Citation on PubMed
Petty RE, Southwood TR, Manners P, Baum J, Glass DN, Goldenberg J, He X, Maldonado-Cocco J, Orozco-Alcala J, Prieur AM, Suarez-Almazor ME, Woo P; International League of Associations for Rheumatology. International League of Associations for Rheumatology classification of juvenile idiopathic arthritis: second revision, Edmonton, 2001. J Rheumatol. 2004 Feb;31(2):390-2. Citation on PubMed
Prahalad S, Glass DN. A comprehensive review of the genetics of juvenile idiopathic arthritis. Pediatr Rheumatol Online J. 2008 Jul 21;6:11. doi: 10.1186/1546-0096-6-11. Citation on PubMed or Free article on PubMed Central
Woo P, Colbert RA. An overview of genetics of paediatric rheumatic diseases. Best Pract Res Clin Rheumatol. 2009 Oct;23(5):589-97. doi: 10.1016/j.berh.2009.08.001. Citation on PubMed or Free article on PubMed Central
REUMATOIDNI ARTRITIS / (priredila Radna grupa za izradu vodiča, rukovodilac Nemanja Damjanov). – 1. izd. – Beograd: Srpsko lekarsko društvo, 2005 (Valjevo: Valjevo print). – VII, 33 str.; tabele; 21 cm. – (Nacionalni vodič za lekare u primarnoj zdravstvenoj zaštiti / Ministarstvo zdravlja Republike Srbije, Republička stručna komisija za izradu i implementaciju vodiča u kliničkoj praksi
https://sh.wikipedia.org/wiki/Juvenilni_idiopatski_artritis
https://medicspark.rs/bolesti/juvenilni-idiopatski-artritis/
http://www.institutzareumatologiju.rs/podaci/acta/Acta%20rheumatologica_35_1-2.pdf
https://www.stetoskop.info/zdravlje-dece/reumatska-oboljenja-zglobova-u-dece
https://eklinika.telegraf.rs/zdravlje/67133-artritis-i-namirnice-koje-bi-trebalo-izbegavati
Ukoliko Vam se sviđa članak podelite ga sa prijateljima.
4,550.00din
7,600.00din
3,350.00din
2,100.00din
6,150.00din
Samo u Beo-lab laboratorijama laboratorijske analize možete poručiti onlajn.
