
Trudnoća je posebno putovanje u životu žene, obeleženo dubokim fiziološkim promenama koje se tokom trudnoće dešavaju u telu žene. Iako je ovaj period često povezan sa radošću i iščekivanjem, važno je na vreme prepoznati promene koje potencijalno mogu dovesti do komplikacija same trudnoće. Da bi se obezbedila bezbedna i uredna trudnoća, redovne posete ginekologu, kao i korišćenje laboratorijske dijagnostike je od velike važnosti. Ovaj blog ima za cilj da istakne značaj koji laboratorijski testovi imaju u ranom otkrivanju i lečenju potencijalnih komplikacija kao što su trombofilija i polno prenosive bolesti (STD) tokom trudnoće.
Trombofilija se odnosi na povećanu tendenciju stvaranja krvnih ugrušaka u krvnim sudovima. Trudnoća je sama po sebi stanje koje uključuje promene u sistemu koagulacije krvi, prvenstveno da bi se sprečilo prekomerno krvarenje tokom porođaja. Međutim, u određenim slučajevima, ove promene mogu okrenuti ravnotežu ka povećanom riziku od stvaranja ugrušaka.
Polno prenosive bolesti mogu imati ozbiljne implikacije i za majku i za fetus u razvoju. Pravovremeno otkrivanje i lečenje STD infekcija su od suštinskog značaja za sprečavanje komplikacija kao što su prevremeni porođaj ili prenos infekcije sa majke na novorođenče.
U tekstu koji je za vas napisala mr ph medicinske biohemije Jana Vukadin, saznaćete:
Trombofilija obuhvata skup naslednih i stečenih stanja koje karakteriše povećana tendencija stvaranja krvnih ugrušaka, medicinski poznatih kao tromboza. Složena interakcija između kaskadnih reakcija procesa koagulacije, funkcije trombocita i integriteta endotela čini osnovu komplikacija povezanih sa trombofilijom. Tokom trudnoće, jedinstveni skup fizioloških promena dodatno povećava rizik od tromboze, što zahteva sveobuhvatnu laboratorijsku dijagnostiku, kao i kliničko praćenje za efikasno lečenje.
Metaboličke reakcije koje leže u osnovi trombofilije uključuju složenu interakciju između različitih biohemijskih puteva, faktora koagulacije i ćelijskih interakcija. Kada se kombinuju sa metaboličkim adaptacijama trudnoće, ovi faktori doprinose povećanom riziku od tromboze.
Trudnoća zahteva opsežne metaboličke adaptacije kako bi se podržao rast i razvoj fetusa. Ove adaptacije uključuju izmenjen metabolizam lipida, promene u korišćenju ugljenih hidrata i modifikacije nivoa hormona. Takve metaboličke promene mogu uticati na faktore koagulacije, funkciju trombocita i integritet endotela, zajedno doprinoseći okruženju pogodnom za stvaranje krvnih ugrušaka.
Nasledne trombofilije su grupa genetskih stanja koja predisponiraju kod nekih ljudi povećan rizik od razvoja krvnih ugrušaka (tromboze).

Urođene trombofilije mogu uticati na trudnoću povećavajući rizik od abnormalnog stvaranja krvnih ugrušaka usled promena u različitim biomolekulima uključenim u kaskadnim procesima zgrušavanja krvi. Faktori trombofilije u interakciji sa fiziološkim promenama trudnoće, kao što su hormonske promene, utiču na povećanje faktora zgrušavanja i izmenjen protok krvi, što dovodi do povećanog rizika od komplikacija kao što su venska tromboembolija, problemi sa placentom, a postoji mogućnost i neželjenih ishoda trudnoće. Od velikog je značaja za trudnice sa istorijom trombofilije ili srodnim komplikacijama blisko sarađuju sa svojim lekarima kako bi se osigurala bezbedna trudnoća.
Mutacija Faktora V Leidena ima značajne implikacije na trudnoću zbog svoje sklonosti ka povećanom stvaranja ugrušaka. Ova genetska mutacija povećava rizik od venske tromboembolije (VTE). Kombinovani efekti FVL mutacije i faktora vezanih za trudnoću povećavaju rizik od komplikacija, kao što je stvaranje ugruška u dubokim venama i kasniji rizik od migracije ugruška u pluća (PE). Hormonske promene tokom trudnoće, uključujući povećane nivoe estrogena, dodatno pojačavaju tendenciju zgrušavanja povezanu sa mutacijom faktora V. Promenjen protok krvi koji je rezultat rastuće materice dovodi trudnice sa FVL mutacijom u dodatno povećan rizik od razvoja krvnih ugrušaka. Prirodno povećanje faktora koagulacije tokom trudnoće može biti sinergično sa mutacijom, potencijalno pojačavajući šanse za abnormalno formiranje ugrušaka.

Temeljno praćenje, antikoagulantna terapija i savetovanje pre začeća su ključne komponente upravljanja povećanim rizikom od zgrušavanja koji je povezan sa mutacijom FVL tokom trudnoće.
Protrombinska genska mutacija (F2/protrombin mutacija)
Mutacija protrombinskog gena, takođe poznata kao mutacija G20210A, utiče na protein protrombin, koji je ključna komponenta procesa zgrušavanja krvi. Ova mutacija uključuje promenu u DNK sekvenci gena za protrombin, što dovodi do povećane proizvodnje protrombina, takođe poznatog kao faktor II. Protrombin je prekursor trombina, enzima koji igra centralnu ulogu u konverziji fibrinogena u fibrin, ključnom koraku u formiranju krvnih ugrušaka.
Povećani nivoi protrombina uzrokovani mutacijom stvaraju hiperkoagulabilno stanje, gde krv ima povećanu tendenciju stvaranja ugrušaka.

Tokom trudnoće, rizik od tromboze je dodatno povećan zbog povećanog nivoa faktora zgrušavanja i smanjenog protoka krvi u karlici i donjim ekstremitetima zbog pritiska koji materica u razvoju vrši na krvne sudove. Ovo može doprineti trombozi placente, što dovodi do neželjenih ishoda kao što su preeklampsija (stanje povezano sa trudnoćom koje karakteriše visok krvni pritisak i oštećenje organa, često uključujući jetru i bubrege), abrupcija placente (gde se placenta prerano odvaja od zida materice) ili ograničenje rasta fetusa zbog nedovoljno kiseonika i hranljivih materija koje dospevaju do fetusa .
Mutacija metilentetrahidrofolat reduktaze (MTHFR)
MTHFR označava metilentetrahidrofolat reduktazu, enzim kodiran MTHFR genom. Ovaj gen je uključen u metabolizam folata (poznatog i kao folna kiselina) i igra ulogu u pretvaranju amikokiseline homocistein u metionin. MTHFR gen je privukao pažnju zbog svojih uobičajenih genetskih varijacija (polimorfizama) koje mogu uticati na njegovu aktivnost. Određeni polimorfizmi u genu MTHFR, posebno varijante C677T i A1298C, mogu dovesti do smanjene aktivnosti enzima, što zauzvrat utiče na metabolizam folata i homocisteina. Ovi polimorfizmi su povezani sa povišenim nivoima homocisteina u krvi, stanjem poznatim kao hiperhomocisteinemija. Povišeni nivoi homocisteina su povezani sa povećanim rizikom od raznih zdravstvenih problema, uključujući kardiovaskularne bolesti, vensku tromboemboliju, defekte neuralne cevi kod beba i komplikacije tokom trudnoće. Folna kiselina je sintetički oblik folata, B-vitamina koji je ključan za sintezu DNK, deobu ćelija i normalan rast i razvoj. Adekvatan unos folata, posebno tokom rane trudnoće, neophodan je za sprečavanje defekata neuralne cevi kod fetusa u razvoju. Defekti neuralne tube su ozbiljne urođene malformacije koje utiču na cerebrospinalni sistem (mozak i kičmenu moždinu).


Interakcija između MTHFR polimorfizama i unosa folne kiseline je bila od posebnog interesa zbog potencijalnog uticaja na zdravstvene ishode. Pojedinci sa određenim MTHFR polimorfizmima, posebno varijantom C677T, mogu imati smanjenu sposobnost metabolizma folne kiseline u njen aktivni oblik. Ovo bi potencijalno moglo dovesti do viših nivoa homocisteina i izazvati zabrinutost zbog efikasnosti folne kiseline u prevenciji defekata neuralne cevi i drugih zdravstvenih problema.

Međutim, odnos između MTHFR polimorfizama, unosa folne kiseline i zdravstvenih ishoda je složen. Dok su neke studije sugerisale povezanost između MTHFR polimorfizama i određenih stanja, ukupni dokazi nisu uvek dosledni ili ubedljivi. Uticaj polimorfizama MTHFR može varirati u zavisnosti od faktora kao što su etnička pripadnost, ishrana i drugi genetski i uticaji životne sredine.
Za osobe koje planiraju trudnoću ili su trudne, lekar može razmotriti genetsko testiranje na MTHFR polimorfizme i ponuditi personalizovane preporuke na osnovu dobijenih rezultata. Ovo može uključivati prilagođavanje dodatka folne kiseline ili obezbeđivanje drugih oblika folata kako bi se obezbedio pravilan metabolizam folata i smanjili potencijalni rizici povezani sa hiperhomocisteinemijom povezanom sa MTHFR.
Nasledna trombofilija inhibitora aktivatora plazminogena (PAI)-1
Nasledna trombofilija inhibitora aktivatora plazminogena (PAI)-1 ima značaj tokom trudnoće zbog svog uticaja na regulaciju krvnog ugruška. PAI-1 je protein koji kontroliše razgradnju krvnih ugrušaka, a njegova neravnoteža može dovesti do prekomernog stvaranja ugrušaka.
Trudnice sa naslednom PAI-1 trombofilijom suočavaju se sa povećanim rizicima. Prekomerno formiranje ugrušaka povezano sa trombofilijom PAI-1 može uticati na protok krvi u placenti, potencijalno dovesti do problema kao što su placentna insuficijencija, ograničenje rasta fetusa ili preeklampsije.

Brojne studije ukazuju na moguću vezu između PAI-1 trombofilije i ponavljajućih spontanih pobačaja, naglašavajući širi uticaj na reproduktivno zdravlje.
Nedostatak antitrombina
Antitrombin je protein koji pomaže u regulaciji procesa zgrušavanja krvi. Urođeni nedostatak antitrombina, iako se retko javlja, može dovesti do hiperkoagulabilnog stanja, povećavajući rizik od stvaranja ugrušaka. Trudnice sa nedostatkom antitrombina imaju povećan rizik od razvoja venske tromboembolije, posebno u postpartalnom periodu.
Faktor trombofilije ATIII (Anti-Trombin III), takođe poznat kao SERPINC1 (Serpin Family C Member 1), predstavlja prirodni antikoagulans u krvi. To je protein koji igra ključnu ulogu u inhibiranju aktivnosti faktora koagulacije, posebno trombina i faktora Xa, čime sprečava nekontrolisane procese zgrušavanja u krvnim sudovima.
Mutacije ili nedostatak ATIII proteina mogu dovesti do povećane sklonosti ka stvaranju krvnih ugrušaka (tromboza) jer se prirodni mehanizmi kontrole zgrušavanja narušavaju. Rezultat narušene ravnoteže mogu biti ozbiljne posledice poput duboke venske tromboze (DVT), plućne embolije (PE), pa čak i srčani ili moždani udar.
U kontekstu trudnoće, prisustvo faktora trombofilije ATIII može povećati rizik od komplikacija kao što su tromboza posteljice, preeklampsija ili intrauterini zastoj rasta. To se događa zbog složene promene koagulacionog sistema tokom trudnoće, kada je ravnoteža između zgrušavanja i antikoagulacije ključna za očuvanje zdravlja majke i deteta. Povećani rizik je posledica složene interakcije nastalih hormonskih promena, povećanih koncentracija faktora koagulacije, kao i izmenjenog protoka krvi tokom trudnoće.

Nedostatak proteina C i proteina S
Nedostaci proteina C i proteina S su relativno retka genetska stanja koja mogu imati značajne implikacije na regulaciju procesa zgrušavanja krvi. Protein C i Protein S su prirodni antikoagulansi koji igraju ključnu ulogu u sprečavanju prekomernog stvaranja ugrušaka u krvnim sudovima.
Nedostaci proteina C i proteina S narušavaju delikatnu ravnotežu između formiranja ugruška i rastvaranja ugruška, što dovodi do povećane tendencije abnormalnog zgrušavanja. Iako su ovi nedostaci retki, mogu imati ozbiljne posledice kada se pojave.
Tokom trudnoće, rizik od tromboze povezan sa ovim nedostacima može se zaista povećati. Sama trudnoća uključuje različite fiziološke promene, uključujući povišene nivoe faktora zgrušavanja i promene u protoku krvi, što može dodatno da promeni ravnotežu ka stvaranju ugrušaka. Pored toga, proces porođaja, posebno oko vremena porođaja, predstavlja dodatni period povećanog rizika za stvaranje ugrušaka kod osoba sa urođenim nedostatkom proteina C i proteina S.


Preventivne mere, kao što je terapija antikoagulansima, mogu se razmotriti za upravljanje povećanim rizikom od zgrušavanja tokom trudnoće i postpartalnog perioda.
Uvođenje antikoagulantne terapije za naslednu trombofiliju nije uvek neophodan sled događaja i zavisi od više faktora. Nasledna trombofilija ukazuje na genetsku predispoziciju za stvaranje krvnih ugrušaka, ali samo prisustvo ovih genetskih mutacija ne znači nužno da je potrebna antikoagulantna terapija.
Evo nekoliko važnih tačaka koje bi trebalo uzeti u obzir:
Klinička anamneza: Samo prisustvo nasledne trombofilije možda ne zahteva uvođenje antikoagulantne terapije. Odluka bi trebalo da se zasniva na kliničkoj istoriji pojedinca, uključujući sve prethodne događaje javljanja krvnog ugruška, porodičnu istoriju ugrušaka, kao i druge faktore rizika.
Istorija tromboza: Ako osoba sa naslednom trombofilijom ima istoriju tromboze (kao što je duboka venska tromboza ili plućna embolija), verovatnoća budućih ugrušaka može biti povećana. U takvim slučajevima može se razmotriti terapija antikoagulansima kako bi se sprečilo ponavljanje.
Ozbiljnost trombofilije: Vrsta i težina nasledne trombofilije igraju ulogu u procesu donošenja odluka. Neke mutacije, kao što je faktor V Leiden, povezane su sa većim rizikom od zgrušavanja od drugih.
Trudnoća i druge rizične situacije: Nasledna trombofilija može postati značajnija u određenim situacijama, kao što su stanja poput trudnoće ili operacije. U ovim slučajevima može se razmotriti terapija antikoagulansima da bi se sprečile komplikacije od prekomernog zgrušavanja krvi.
Personalizovan pristup pacijentu: Odluka o započinjanju terapije antikoagulansima bi trebalo da bude visoko individualna odluka. Trebalo bi da uključuje komunikaciju između pacijenta i njegovog lekara, uzimajući u obzir opšte zdravlje pacijenta, istoriju bolesti, način života i genetičke faktore.
Preventivne mere: U slučajevima kada antikoagulantna terapija nije indikovana, osobama sa naslednom trombofilijom može se savetovati da preduzmu preventivne mere kako bi smanjili rizik od krvnih ugrušaka (modifikacije životnog stila i razvoj svesti o potencijalnim faktorima rizika).
Stečena trombofilija se odnosi na grupu stanja ili faktora koji povećavaju rizik od stvaranja krvnih ugrušaka (tromboze) zbog faktora koji se razvijaju kasnije u životu, a ne nasleđuju se kao što je to slučaj sa urođenim trombofilijama. Najčešća stečena trombofilija jeste antifosfolipidni sindrom.
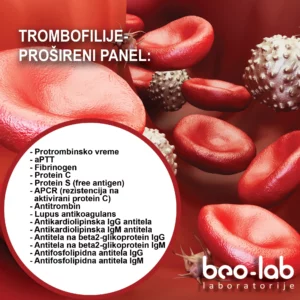
Osnovne biohemijske analize su od suštinskog značaja za procenu uticaja koje stečene trombofilije mogu imati na trudnoću. Elementarne biohemijske analize, kao što su kompletna krvna slika, lipidni status, urea, kreatinin, testovi funkcije jetre, nivoi elektrolita i nivoi glukoze, su od suštinskog značaja za procenu uticaja stečene trombofilije na trudnoću.
Ove analize nude uvid u opšte zdravlje trudnice i potencijalne interakcije sa stečenom trombofilijom:




Uzimajući u obzir rezultate svih ovh laboratorijskih testova, lekari mogu personalizovati protokole lečenja za trudnice sa stečenom trombofilijom, obezbeđujući na taj način efikasnu i prilagođenu prentalnu negu.
Pored testova koji spadaju u domen osnovne laboratorijske dijagnostike, testovi o kojima će dalje biti reči su jako značajni kod otkrivanja i praćenja stečenih trombofilija i možemo ih svrstati pod naprednom laboratorijskom dijagnostikom.
APCR (rezistencija na aktivirani protein C)
APCR je laboratorijski test koji procenjuje koliko dobro koagulacioni sistem reaguje na aktivirani protein C, protein koji prirodno deluje kao antikoagulans. Test meri otpornost faktora koagulacije na antikoagulantne efekte aktiviranog proteina C. Smanjeni odgovor ukazuje na potencijalno povećan rizik od stvaranja ugrušaka, pošto prirodni antikoagulacijski mehanizmi tela ne funkcionišu optimalno.
Jedan od najčešćih uzroka APCR-a je genetska mutacija poznata kao faktor V Leiden. Faktor V Leiden je specifična mutacija u genu faktora V koja čini faktor zgrušavanja otpornim na inhibitorne efekte aktiviranog proteina C. Trudnice sa mutacijom faktora V Leiden su zaista pod povećanim rizikom od razvoja venske tromboembolije tokom trudnoće ili ubrzo nakon porođaja. To je zato što sama trudnoća može dovesti do promena u sistemu zgrušavanja koje neznatno povećavaju rizik od stvaranja ugrušaka, a kada se kombinuje sa genetskom predispozicijom kao što je faktor V Leiden, rizik postaje značajniji.
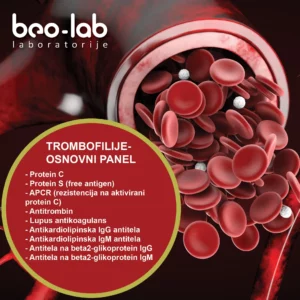
Antifosfolipidna antitela (aPL)
Antifosfolipidna antitela su grupa autoantitela koja ciljaju proteine koji vezuju fosfolipide, utičući na proces koagulacije. Testovi na antikardiolipinska antitela, lupus antikoagulans i antitela na beta2- glikoprotein pomažu da se identifikuje prisustvo ovih antitela. Antikardiolipinska antitela i anti beta2-glikoprotein antitela su specifična antifosfolipidna antitela sa ključnom ulogom u stečenoj trombofiliji, posebno u kontekstu komplikacija trudnoće. Ova antitela ometaju normalnu koagulaciju krvi, što dovodi do povećanog rizika od stvaranja ugrušaka. U trudnoći, oni su povezani sa antifosfolipidnim sindromom (APS), što značajno povećava verovatnoću neželjenih ishoda trudnoće kao što su ponovljeni pobačaji, mrtvorođenost, preeklampsija i ograničenje rasta i razvoja fetusa. Dijagnostikovanje ovih antitela je od suštinskog značaja za identifikaciju APS-a, a pozitivni rezultati obično zahtevaju potvrdu kroz ponovljeno testiranje. Lečenje osoba sa ovim antitelima tokom trudnoće često uključuje pažljivo praćenje i može uključivati terapiju antikoagulansima kako bi se smanjio rizik od prekomernog zgrušavanja krvi.
D-dimer
Povišeni nivoi D-dimera, produkta razgradnje fibrina, sugerišu ciklus neprekidnog formiranja i razgradnje krvnih ugrušaka. Iako je to nespecifičan marker, značajno povišeni nivoi D-dimera zaista mogu biti vredan indikator trombotičkog događaja, kao što je duboka venska tromboza (DVT) ili plućna embolija (PE). Obično se koristi kao dijagnostički test koji pomaže da se isključi ili potvrdi prisustvo ovih stanja, posebno kada se kombinuje sa drugim kliničkim nalazima.

Tokom trudnoće na nivo D-dimera mogu uticati hormonalne promene, povećan volumen krvi i drugi faktori koji se javljaju kao odgovor tela na trudnoću. Praćenje nivoa D-dimera može pomoći u dijagnostici i proceni progresije trombolitičkih događaja tokom trudnoće.
Međutim, zbog fizioloških promena koje se dešavaju tokom trudnoće, tumačenje nivoa D-dimera može biti malo drugačije u poređenju sa osobama koje nisu trudne, što će zdravstveni radnici (laboratorija i lekari) uzeti u obzir prilikom tumačenja rezultata.
Protein C i Protein S
Protein C i Protein S su prirodni antikoagulansi koji igraju ulogu u regulisanju zgrušavanja krvi. Nedostaci ovih proteina mogu doprineti prokoagulantnom stanju. Trudnice sa ovim nedostacima mogu biti pod većim rizikom od razvoja krvnih ugrušaka, posebno u situacijama kada postoje dodatni faktori rizika.
Homocistein
Homocistein je aminokiselina koju telo proizvodi tokom metabolizma proteina. Povišeni nivoi homocisteina u krvi, stanje poznato kao hiperhomocisteinemija, povezano je sa povećanim rizikom od kardiovaskularnih bolesti, uključujući stvaranje tromba.

Visoki nivoi homocisteina mogu nastati zbog nedostatka određenih vitamina B-kompleksa, posebno B6, B12 i folne kiseline . Ako ovi vitamini nedostaju u ishrani ili ih telo ne apsorbuje pravilno, nivoi homocisteina mogu porasti. Povišeni nivoi homocisteina tokom trudnoće mogu predstavljati rizik i za majku i za fetus u razvoju, uključujući povećan rizik od stvaranja ugrušaka. Zato je važno uključiti lekare specijaliste u prilagođavanje ishrane, suplementaciju odgovarajućim vitaminima i pažljivo praćenje trudnice sa hiperhomocisteinemijom.
Odluku o tome koji antikoagulans koristiti, koju dozu, kao i trajanje terapije bi trebalo doneti na osnovu detaljne procene:
Redovno i pažljivo praćenje, kao i odgovarajuća prilagođavanja doze su od suštinskog značaja da bi se osigurali optimalni ishodi i za trudnicu i za njenu bebu u razvoju.
Izbor antikoagulansa za terapiju zavisi od specifične trombofilije, njene težine i opšteg zdravstvenog stanja pacijenta. Uobičajeni antikoagulansi uključuju heparin niske molekularne težine (LMVH) i nefrakcionisani heparin (UFH), koji se generalno smatraju sigurnijim tokom trudnoće u poređenju sa oralnim antikoagulansima poput varfarina.
Izbor adekvatne terapije tokom trudnoće je pod kontrolom lekara specijalista koji rade zajedno u cilju monitoringa uspešnosti primenjene antikoagulatne terapije.
Upravljanje antikoagulansnom terapijom tokom trudnoće za žene sa dijagnozom stečene trombofilije uključuje precizno balansiranje zdravlja majke i bezbednosti fetusa. Ključne tačke obuhvataju tačnu dijagnozu kroz laboratorijske testove, odabir odgovarajućih antikoagulansa kao što su LMVH i UFH u odnosu na potencijalno štetne oralne alternative, budno praćenje efikasnosti terapije i potencijalnog krvarenja, prilagođavanje lečenja promenama u vezi sa trudnoćom, procenu fetalnih rizika, edukacija pacijenata o lečenju i rizicima, razmatranje genetskih uticaja itd.
Polno prenosive bolesti (STD) su infekcije koje se mogu preneti seksualnom aktivnošću. Tokom trudnoće, ove infekcije mogu imati značajne posledice i za trudnicu i za fetus u razvoju. Laboratorijska dijagnostika je od suštinskog značaja za precizno identifikovanje i upravljanje ovim infekcijama za pozitivan ishod na zdravlje.
Mnoge polno prenosive bolesti mogu se preneti sa trudnice na fetus različitim putevima kao što su:
Ovaj prenos može dovesti do nepovoljnih ishoda trudnoće, urođenih infekcija i dugoročnih zdravstvenih komplikacija za novorođenče.
Polno prenosive bolesti mogu povećati rizik od komplikacija tokom trudnoće, uključujući prevremeni porođaj, malu porođajnu težinu, prerano pucanje membrana i postpartalne infekcije. Neke infekcije takođe mogu izazvati mrtvorođenost ili neonatalnu smrt.
Laboratorijski testovi su ključni za dijagnostikovanje i praćenje polno prenosivih infekcija. Reazultati ovih testova pomažu lekarima da precizno identifikuju prisustvo infekcija, odrede specifični patogen koji izaziva infekciju i procene obim infekcije, a u skladu s tim i potrebno lečenje i medicinski tretman.
Evo nekoliko razloga zašto su laboratorijski testovi toliko važni za STD dijagnostiku :
Dijagnoza
Mnoge polno prenosive bolesti u početku nemaju primetne simptome ili se njihovi simptomi mogu zameniti sa drugim stanjima. Laboratorijski testovi daju objektivne i definitivne dokaze o infekciji. Ovo je posebno važno jer rano otkrivanje i lečenje mogu sprečiti napredovanje bolesti i njene potencijalne komplikacije.
Specifičnost
Laboratorijski testovi mogu razlikovati različite patogene koji izazivaju slične simptome. Na primer, simptomi genitalnog herpesa i sifilisa se mogu preklapati, ali odgovarajući testovi će obezbediti tačnu identifikaciju.
Tačnost
Savremeni laboratorijski testovi na STD su veoma osetljivi i specifični, što smanjuje šanse za lažne pozitivne ili lažne negativne rezultate, a to može biti kritično za donošenje informisanih medicinskih odluka.
Skrining
Laboratorijski testovi omogućavaju ciljane skrininge. Na primer, rutinsko testiranje na hlamidiju i gonoreju preporučuje se seksualno aktivnim osobama pod određenim starosnim grupama ili kategorijama rizika, čak i ako nemaju simptome. Ovo pomaže u identifikaciji infekcija koje bi inače mogle proći neprimećene.
Praćenje kontakata
Precizno testiranje omogućava efikasno praćenje kontakata. Kada je osoba pozitivna na neku polno prenosivu bolest, njegovi nedavni seksualni partneri mogu biti obavešteni i ohrabreni da se testiraju, sprečavajući dalje širenje.
Praćenje lečenja
Neke polno prenosive infekcije zahtevaju naknadno testiranje kako bi se potvrdilo da je lečenje bilo uspešno. Ovo je važno kako bi se osiguralo da je infekcija potpuno očišćena.
Nadzor javnog zdravlja
Podaci iz laboratorija se koriste za praćenje javnog zdravlja, praćenje trendova i razvoj odgovarajućih intervencija za kontrolu širenja polno prenosivih bolesti (u slučaju HIV i HCV pozitivnih osoba).
Prevencija
Laboratorijski testovi igraju ulogu u podršci prevencije. Na primer, testiranje trudnica na STD može pomoći u sprečavanju prenošenja infekcija na novorođenčad tokom porođaja.
Laboratorijski testovi se prema metodama određivanja mogu podeliti na sledeće kategorije:
Ovi testovi igraju ključnu ulogu u identifikaciji prisustva patogena u telu pacijenta i pomažu lekarima da postave tačne dijagnoze.
Rutinski skrining za polno prenosive bolesti tokom trudnoće je ključan, posebno za visokorizične osobe, da bi se infekcije rano otkrile. Rano otkrivanje omogućava blagovremeno lečenje i smanjuje rizik od prenošenja na fetus. Preventivne mere, kao što su zaštićeni seksualni odnos i vakcinacija (npr. HPV vakcina), takođe su važne komponente upravljanja polno prenosivim infekcijama.
Lečenje polno prenosivih bolesti tokom trudnoće zahteva pažljivo razmatranje potencijalnih rizika i koristi od različitih lekova. Neki tretmani mogu biti kontraindikovani tokom trudnoće zbog potencijalne štete za fetus. Pružaoci zdravstvenih usluga moraju doneti informisane odluke na osnovu specifične infekcije, stadijuma trudnoće i dostupnih opcija lečenja.
Pored laboratorijske dijagnostike, savetovanje i edukacija su suštinske komponente upravljanja polno prenosivim bolestima tokom trudnoće. Trudnice bi trebalo da razumeju važnost pridržavanja terapije, potencijalne rizike za sebe i svoju bebu, kao i strategije za sprečavanje daljeg prenošenja.

Polno prenosive bolesti (STD) mogu imati ozbiljne implikacije i za trudnicu i za fetus u razvoju. Laboratorijska dijagnostika igra ključnu ulogu u identifikaciji i upravljanju polno prenosivim bolestima tokom trudnoće.
Sifilis
Sifilis se može preneti sa trudnice na fetus, što dovodi do ozbiljnih komplikacija. Laboratorijska dijagnoza uključuje testove krvi kao što su VDRL i TPHA test. Ako su ovi testovi reaktivni, vrši se potvrdni test na Treponema pallidum koja je uzročnik sifilisa.



Gonoreja i hlamidija
Ove bakterijske infekcije mogu izazvati prevremeni porođaj, malu porođajnu težinu i infekcije [JV40] oka kod novorođenčadi. Testovi amplifikacije nukleinske kiseline (NAAT) se obično koriste za dijagnozu. NAAT detektuju genetski materijal bakterija i daju tačne rezultate iz urina, vaginalnih briseva i drugih uzoraka.
HIV (AIDS)
HIV se može preneti sa majke na dete tokom trudnoće, porođaja ili dojenja. Laboratorijska dijagnoza uključuje skrining testove kao što su automatizovani serološki testovi iz uzorka krvi, kao i potvrdne testove kao što su Western blot ili PCR testovi.


Herpes Simplex Virus (HSV)
Neonatalni herpes može biti težak, pa čak i opasan po život. Laboratorijska dijagnoza uključuje virusnu kulturu lezija, testove lančane reakcije polimerazom (PCR) i serološka ispitivanja za određivanje tipa HSV infekcije (HSV-1 ili HSV-2).




Virus hepatitisa B (HBV)
Prenos HBV-a može se desiti tokom porođaja. Laboratorijska dijagnoza uključuje testiranje na površinski antigen hepatitisa B (HBsAg), jezgro antitela hepatitisa B (anti-HBc) i površinsko antitelo hepatitisa B (anti-HBs).



Hepatitis C (HCV)
Hepatitis C (HCV) tokom trudnoće nosi nizak rizik od prenošenja na bebu (oko 5%). Primarni način prenosa je tokom porođaja. Monitoring i testiranje se rade nakon rođenja. Dojenje je generalno bezbedno, a dugotrajno praćenje je ključno za bebe izložene HCV-u. Redovna prenatalna nega je neophodna za lečenje HCV-a tokom trudnoće.


Humani papiloma virus (HPV)
HPV infekcija može dovesti do pojave genitalnih bradavica i može se preneti na novorođenče tokom vaginalnog porođaja. Laboratorijska dijagnoza se obično vrši kroz kliničku procenu, često u kombinaciji sa molekularnim PCR testovima.


Trihomonijaza
Trihomonijaza tokom trudnoće može povećati rizik od prevremenog porođaja. Dijagnoza uključuje mikroskopsko ispitivanje uzoraka vaginalnog brisa, kulture ili NAAT.
Bakterijska vaginoza (BV)
Bakterijska vaginoza je povezana sa nepovoljnim ishodima trudnoće. Dijagnoza se obično zasniva na kliničkim kriterijumima i mikroskopskoj proceni vaginalnog iscedka.


NAPOMENA: Trudnicama ne uzimamo uzorke genitalnih briseva u laboratorijskim uslovima, već vršimo analizu briseva koje nam dostavite, a koje je uzorkovao vaš ginekolog.
Polno prenosive infekcije mogu imati ozbiljne posledice i za trudnice i za njihove bebe. Kada se ove infekcije prenose sa majke na dete tokom trudnoće, porođaja ili dojenja, one mogu dovesti do niza štetnih ishoda po zdravlje. Efekti STD-a na fetus u razvoju mogu varirati u zavisnosti od specifične infekcije, vremena infekcije tokom trudnoće i da li je pružena odgovarajuća medicinska pomoć.
Određene infekcije, kao što su sifilis, HIV i herpes, su posebno zabrinjavajuće zbog njihovog potencijala da izazovu urođene infekcije kod novorođenčadi. Ove infekcije mogu dovesti do razvojnih problema i oštećenja vitalnih organa, ostavljajući trajni uticaj na kvalitet života deteta. Posledice ovih infekcija mogu se manifestovati odmah nakon rođenja ili postati očigledne tokom vremena.

Gonoreja i hlamidija takođe mogu predstavljati rizik za novorođenčad. Ove polno prenosive infekcije mogu dovesti do infekcija očiju (konjunktivitisa) i plućnih infekcija, potencijalno izazivajući respiratorni distres i druge komplikacije.
Štaviše, uticaj polno prenosivih bolesti na trudnoću prevazilazi neonatalni period. Neke infekcije su povezane sa povećanom verovatnoćom prevremenog porođaja, što nosi sopstveni skup izazova i potencijalnih zdravstvenih problema za bebu. Niska porođajna težina je još jedan rizik kojem određene STD mogu doprineti, što potencijalno dovodi do kašnjenja u razvoju i zdravstvenih problema kako dete raste.
U najtežim slučajevima, određene polno prenosive infekcije mogu čak dovesti do pobačaja ili mrtvorođenja, stvarajući emocionalno uznemirujuće iskustvo za roditelje pa je blagovremeno otrkivanje i praćenje STD bolesti od velikog značaja.
Iako ne postoji direktna veza između polno prenosivih bolesti i trombofilije, oba stanja mogu nezavisno doprineti komplikacijama u trudnoći. Međutim, vredi napomenuti da jedno stanje ne uzrokuje nužno i drugo. Trudnice koje imaju neku polno prenosivu bolest ili trombofiliju trebalo bi da blisko sarađuju sa svojim lekarima kako bi upravljale svojim stanjima i minimizirale potencijalne rizike za sebe i svoju bebu.gen
Sve testove dostupne u Beo-lab laboratorijama,sada možete poručiti i platiti online putem E-laboratorije
Za više informacija o laboratorijskim testovima dostupnim u Beo-lab laboratorijama, možete nam pisati na mail office@beo-lab.rs ili nas pozvati na broj telefona našeg call centra 011 36 22 888 svakog radnog dana od 07h-22h, subotom od 07h-20h, kao i nedeljom od 08h-16h.
Povezani tekstovi:
Reference:
https://en.wikipedia.org/wiki/Methylenetetrahydrofolate_reductase
https://www.ncbi.nlm.nih.gov/books/NBK6561/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3399052/
https://my.clevelandclinic.org/health/diseases/21797-thrombophilia
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5601299/
https://www.cdc.gov/ncbddd/folicacid/mthfr-gene-and-folic-acid.html
https://www.pregnancybirthbaby.org.au/stis-and-pregnancy
https://my.clevelandclinic.org/health/articles/10246-pregnancy–sexually-transmitted-diseases
Ukoliko Vam se sviđa članak podelite ga sa prijateljima.
4,550.00din
7,600.00din
3,350.00din
2,100.00din
6,150.00din
Samo u Beo-lab laboratorijama laboratorijske analize možete poručiti onlajn.
